Синдром TMJ - Синдром MPDСиндром болевой дисфункции - Функциональная диагностика

Полный спектр средств для проверки артикуляции и окклюзии
Синдром TMJ - Синдром MPDСиндром болевой дисфункции - Функциональная диагностика
Само название «синдром TMJ» является сокращением, общепринятым в американской стоматологической терминологии для синдрома дисфункции височно-челюстного сустава Temporo-Mandibular Joint Dysfunction Syndrom. Данный синдром характерен для нарушения соответствующего суставного сопряжения, причины которого находятся в пределах этого суставного сочленения; это могут быть, например, сдвиг, смещение или деформация суставного хряща (Discus Articularis), а также дегенеративные изменения хрящевой ткани сустава и/или костной ткани сочленения. Синдром TMJ может развиваться на почве возникающих на данном суставе весьма длительных нагрузок нефизиологического плана. Причиной возникновения синдрома TMJ может стать, например, обычный многолетний неправильный (дефектный) прикус зубов. Лечение синдрома TMJ является задачей явно трудной и кропотливой, причем довольно часто исправить положение удается только с помощью хирургического вмешательства. Дифференциация, которую необходимо проводить между пациентами с настоящим синдромом TMJ и теми, у которых присутствует обычный болевой синдром, требует проведения предварительного и детального исследования, но, однако, затрудняется еще и тем, что обе категории пациентов страдают от похожих болевых симптомов. Синдром PDS или же синдром MPD Myofascial Pain-Dysfunction Syndrome или болевой синдром фасциально-мышечной дисфункции), который по-немецки называется Myofaziales Schmerz Dysfunktion Syndrom, описывается типичными симптомами таких болевых ощущений, как, например, боли в области самого сустава, боли в голове, боли в затылочной части головы и в плече.
Проведение терапевтического лечения синдрома MPD существенно упрощается при точном знании причин в каждом отдельном случае. При этом однозначно установлена причинно-следственная связь, следуя которой нарушения прикуса зубов, превышающие всего 10-20 мкм, могут вызывать нарушения жевательных функций (Профессор Meyer). Такие пациенты с указанными функциональными расстройствами приобретают, как правило, новый привычный прикус зубов, который отличается от положения центрального прикуса (CR) (Рис. 1).
CR – Позиция
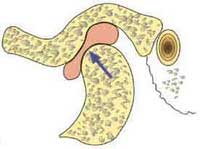
Рис.1. Физиологическая рабочая позиция обоих мыщелков в их самом верхнем и заднем положении, не смещенном в боковом направлении, приводит к тесному контакту на самом тонком, центральном месте дисков, подвергающихся нагрузке, с передачей в последующем на Eminentia articularis.
CO = CR
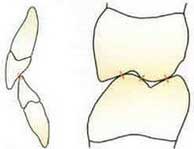
Рис.2. Если мыщелки находятся в позиции CR, то все зубы рта должны находится в положении равномерно распределенной окклюзии или равномерного зубного прикуса (позиция СО).
Многократно отмечалось, что у таких пациентов в максимальном межбугорковом положении (СО) (Рис. 2), имеется достаточный окклюзионный контакт. Следует, однако, отметить и принять во внимание то обстоятельство, что у таких пациентов отмечаются на зубах фасциальная сточенность, а также поражения шеек зубов, которые являются типичными индикаторами соответствующих функциональных нарушений.
Если позиции СО и CR совпадают друг с другом (Рис. 3), то речь идет о некотором идеальном случае. Как правило, случается так, что на практике мы имеем дело либо с выступающим или возвышающимся, либо со слишком низко зашлифованным зубным протезом (заниженная или низкая окклюзия) (Рис. 4), т.е. почти всегда присутствует то или иное отклонение от обычного положения привычной окклюзии зубов (Рис. 5).
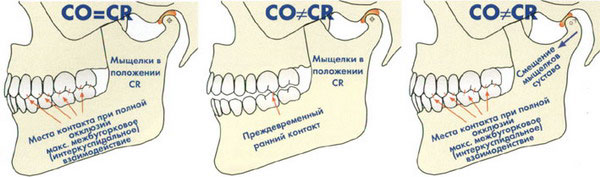
Рис. 3, 4, 5.
Практикующий специалист из своего опыта знает, что каждое стоматологическое вмешательство в зубной прикус всегда вызывает необходимость возникновения нового привычного прикуса. Первоначальные преждевременные контакты при смыкании могут локализоваться уже не на всей поверхности и затрагивать другие места. В этой своей стадии на височно-челюстный сустав, десмодонт, и сами зубы начинают действовать повышенные нагрузки. Если эти симптомы не будут своевременно обнаружены и устранены, то из-за изменившегося контакта зубов (Рис. 6) возникают сточенные и перенапряженные места на зубной поверхности. Помимо этого, из-за неверной окклюзии зубов как височно-челюстной сустав, так и нейромышечная система лица, подвергаются повышенным нагрузкам, стрессам, которые могут привести как к сжатию дисков, так и нарушениям в работе мускулатуры, что снова приводит к появлению и усилению боли.
Лечение функциональных нарушений пациента должно проводиться последовательно и основываться на правильной диагностике и верной последовательности лечебных процедур, которые тесно связаны друг с другом (см.: зуботехническая лаборатория). Список со ссылками и соответствующие указания, и советы по диагностике таких функциональных нарушений можно найти на Интернет-сайте Бауша. Тем не менее, решающее значение для успешного лечения имеют два важных процедурных шага: с помощью одного удается держать окклюзию под постоянным контролем, а с помощью второго вести контроль не за обычной окклюзией, а именно в положении CR. При других методиках регистрацию центров контакта следует проводить также в положении CR.
Отмечены множественные случаи перекашивания прикуса у пациентов ввиду того, что у них получалось неверное смыкание зубов и, соответственно, происходила неправильная работа височно-челюстного сустава из-за неблагоприятной окклюзии по отношению к центральному положению (CO - не равно - CR). Такое отклонение оказывает влияние на все дальнейшие процедурные шаги диагностики и лечения. При регистрации окклюзии центральной части часто бывает трудно, особенно при имеющихся у пациента нейромускулярных нарушениях, установить центральную позицию мыщелков суставов. Для перепроверки условий окклюзии рациональным является также способ депрограммирования нейромускулярной системы. Существуют различные методики стоматологического приведения нейромускулярной системы к депрограммированию, так, например, использование двух вспомогательных ватных роликов при прикусывании, небольших зубных шинок «JIG-Splint» или, так называемого, специального ручного грифа «Dawson-Griff». Особенно эффективны два таких ортодонтических аппарата, работающих на гидростатическом принципе, как Аквалайзер (Aqualizer™) и ГЕЛАКС (GELAX®). Они наполняются либо водой, либо, соответственно, гидрогелем и оказывают временное расслабляющее воздействие, выравнивая одновременно все мешающие преждевременные контакты зубов при прикусе.
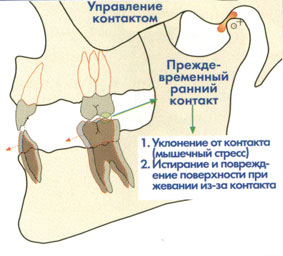
Рис.6
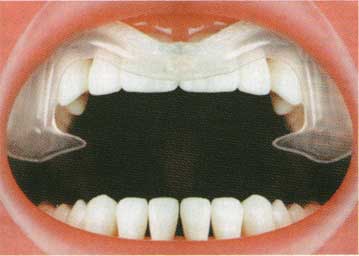
Рис.7
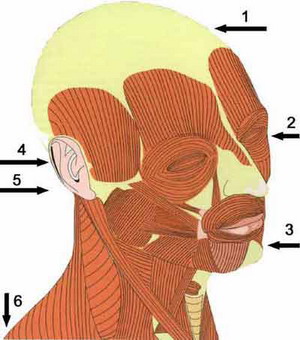
- Головная боль
- Повышенная чувствительность к свету
- Неприятные ощущения в области нижнечелюстного сустава
- Боль в ухе, ушной шум, повышенная чувствительность к шуму
- Напряжение в затылочной области
- Боль в плече
Окклюзия и возможное воздействие окклюзионных помех на пациентов
Окклюзия (любой контакт между зубами верхней и нижней челюсти) подвержена постоянным изменениям. Любая терапия с замещением твердых тканей зуба искусственными материалами, удаление зуба (изменение положения зуба), стоматологическое ортопедическое лечение, а также оперативные вмешательства в челюстно-лицевой области всегда сопровождаются изменением окклюзионных соотношений. Постоянный контроль окклюзионных соотношений и чёткое представление обо всех, зависящих от окклюзии факторах, являются первичными предпосылками качественного стоматологического лечения.
А. Косная ткань альвеолярного отростка
Б. Максимальная амплитуда подвижности зуба в десмодонте около 20 мкм
В. Пучки коллагеновых волокон в десмодонте служат в качестве буфера
Г. Преждевременный контакт
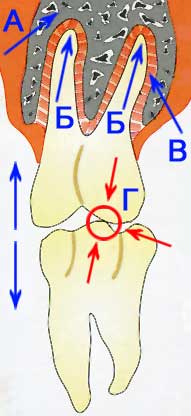
Максимальное смещение зуба в десмодонте (Рис. 9) при вертикальной нагрузке составляет приблизительно 20 микрометров. При окончательной фиксации несъёмных протезов опорные зубы смещаются приблизительно на 20 микрометров в направлении соответствующего альвеолярного отростка. После окончания фиксации и снятия нагрузки зубы смещаются в противоположном направлении, возвращаясь при этом в своё изначальное положение. Даже такой преждевременный контактный пункт, который завышен всего лишь на 15 мкм, может существенно мешать пациенту. Для того чтобы избежать неприятных ощущений, пациент старается по возможности не накусывать на новый мостовидный протез и сдвигает при этом нижнюю челюсть в положение, не соответствующее физиологическому оптимуму. Это новое положение становится привычным, что приводит к неравномерной активности жевательной мускулатуры, что, в свою очередь, способно со временем вызвать патологические изменения в височно-нижнечелюстном суставе, а также боли в мышцах. Последствиями могут быть также частые головные боли и бруксизм. При длительно существующем патологическом процессе трудно установить первичную причину заболевания, которая в данном случае кроется в ошибке стоматолога, недостаточно точно припасовавшего мостовидный протез.
Каким образом можно избежать возникновения этого болевого дисфункционального синдрома (TMJ-синдрома)?
Надёжная диагностика преждевременных контактов
Согласно общетеоретическим представлениям для проверки окклюзии необходимо использовать тончайшую окклюзионную фольгу. Однако на практике это часто оказывается очень неудобным и занимает много времени. Окклюзионные контакты могут быть сравнимы по величине с остриём иглы, поэтому необходимо применять очень точные диагностические средства, оставляющие цветные отпечатки с чёткими контурами. В случае сухих окклюзионных поверхностей, как, например, на модели в артикуляторе, получение отчётливых отпечатков при использовании фольги не составляет проблемы. Однако когда окклюзионные поверхности смочены слюной, в особенности если речь идёт о керамических и полированных металлических поверхностях, то фольга оставляет лишь малозаметные отпечатки, или этих отпечатков вообще не видно. При этом возникают диагностические ошибки, так как многие стоматологи полагают, что визуальное отсутствие отпечатков достоверно исключает наличие завышенных окклюзионных контактов. Причины плохого качества отпечатков на влажных поверхностях имеют химическую и физическую природу. Красящее покрытие всех видов окклюзионной диагностической фольги и некоторых видов артикуляционной бумаги состоит из воска, масла и пигмента, то есть из гидрофобной смеси, не гармонирующей с гидрофильными свойствами слюны, основной составной частью которой является вода. Окклюзионная фольга Бауша производится с эмульгирующими добавками, которые придают этой фольге определённую степень адгезивности к влажным окклюзионным поверхностям. Толщина красящего покрытия фольги не должна превышать 6 мкм, иначе красящий слой отделяется от несущего материала фольги. Требования, предъявляемые к этому экстремально тонкому слою, очень высоки. Он должен обладать выраженной красящей активностью. Это необходимо для того, чтобы даже мельчайшие контактные пункты могли быть отчётливо видны на окклюзионных поверхностях. По сравнению с фольгой, окклюзионная и артикуляционная бумага способна депонировать значительно большее количество красящего вещества. В частности, двухсотмикронная артикуляционная бумага Bausch с нарастающей интенсивностью цвета содержит в 10 раз больше красящего вещества, чем фольга, что позволяет получать цветные отпечатки значительно улучшенного качества даже на влажных окклюзионных поверхностях. Контактные пункты моментально становятся чётко видимыми.
У нас вы можете стоматологическое оборудование купить, а также заказать ремонт стоматологического оборудования.

